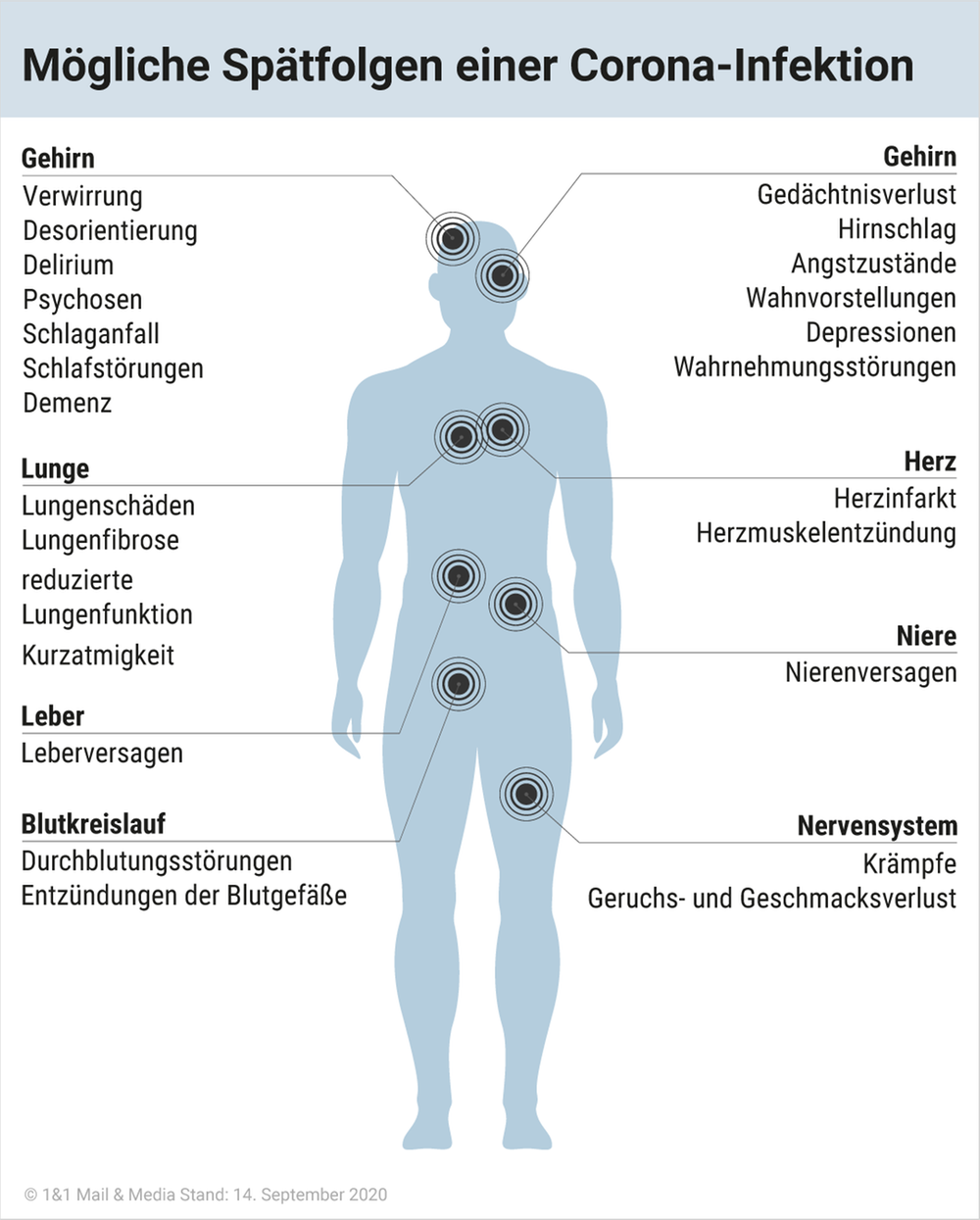
Eine Infektion mit dem Coronavirus dauert laut dem Robert Koch-Institut (RKI) im Schnitt etwa zwei bis sechs Wochen. Doch immer mehr Betroffene erzählen, dass sie auch nach nur einer leichten COVID-19-Infektion noch wochenlang erschöpft sind. Mediziner sprechen hier von dem Post-COVID-Syndrom. Was steckt dahinter?
Viele Menschen, die an COVID-19 erkrankt waren, klagen auch lange nach überstandener Infektion über Beschwerden. Auch das RKI berichtet von Studiendaten, die darauf hindeuten, dass "an COVID-19 Erkrankte auch nach Wochen beziehungsweise Monaten noch Symptome aufweisen können, obwohl keine akute Erkrankung mehr vorliegt".
Ärzten bereitet das Post-COVID-Syndrom Sorgen. Wir fragten den Wiener Neurologen Dr. Michael Stingl über mögliche Ursachen und was das Post-COVID-Syndrom mit anderen Infektionskrankheiten gemeinsam hat.
Herr Stingl, was könnten die Ursachen des Post-Covid-Syndroms sein?
Michael Stingl: Zuerst muss man hier trennen: Einerseits gibt es nach COVID-19 oft klar erkennbare Schädigungen wie beispielsweise der Lunge, die dann eine Einschränkung der Leistungsfähigkeit bewirken. Andererseits gibt es Patienten, bei denen keine Organschäden nachzuweisen sind und die trotzdem anhaltend beeinträchtigt sind. Diese Probleme treten oft bei Menschen mit nur sehr milden COVID-19-Verläufen auf. Es gibt dann immer wieder Hinweise auf eine Fehlfunktion des autonomen Nervensystems. Das kennt man auch von Menschen mit ME/CFS, also mit dem Chronischen Fatigue Syndrom. Insofern scheint das keine für SARS-CoV-2 spezifische Reaktion zu sein.
Was genau im Körper bei COVID-19-Symtomen passiert, ist unbekannt.
Was kann das Virus alles im Körper auslösen und damit den Genesungsverlauf hinauszögern?
Was genau im Körper von Menschen mit anhaltenden Symptomen passiert, ist noch unbekannt. Es ist eben wichtig, zwischen denen mit und ohne nachweisbarer Organschädigung zu unterscheiden. Ein immunologisches Problem scheint aber naheliegend: Es gibt ja auch bei ME/CFS verschiedene Hypothesen, von chronischen Virusinfekten bis hin zu Autoimmunreaktionen. Bei Letzterem hält das Abwehrsystem des Körpers die eigenen Zellen oder das eigene Gewebe für fremd und greift es an. Ich hege nun Hoffnung, dass sich jetzt durch die intensivere Beschäftigung mit dem Thema auch für jene Menschen Perspektiven ergeben, die durch andere Virusinfektionen langfristige Probleme entwickelt haben.
Warum wird durch Corona auch das Nervensystem geschädigt?
Eine direkte Schädigung des Nervensystems durch SARS-CoV-2 ist nur in extrem seltenen Fällen nachgewiesen worden. Viele der neurologischen Probleme, die durch eine Infektion auftreten, sind indirekt. Dazu zählen zum Beispiel Schlaganfälle, die durch eine veränderte Blutgerinnung ausgelöst werden, genauso wie immunologische Probleme wie das Guillain-Barré-Syndrom, eine entzündliche Erkrankung der Nerven. Durch einen Sauerstoffmangel kann es bei schwerem Lungenbefall auch zu Schäden am Gehirn kommen. Inwieweit neurologische Veränderungen bei langen COVID-19-Verläufen eine Rolle spielen, ist unklar. Es gibt aber bei einigen Betroffenen Hinweise auf eine Fehlfunktion des autonomen Nervensystems.
Warum kann das Chronische Fatigue Syndrom (ME/CFS) auch danach auftreten?
ME/CFS tritt in etwa 70% der Fälle im direkten Anschluss an einen meist viralen Infekt auf. Meist kann es keinem Erreger klar zugeordnet werden. Es scheint sich aber um eine nicht für ein bestimmtes Virus spezifische immunologische Fehlreaktion zu handeln. So ist es natürlich denkbar, dass sich ME/CFS auch im Anschluss an COVID-19 entwickeln könnte.
Hierfür müssen die Symptome aber definitionsgemäß mindestens sechs Monate vorhanden sein. Das wesentliche Merkmal von ME/CFS ist eine ausgeprägte Belastungsintoleranz: Hierbei kommt es nach einer teilweise banalen körperlichen oder kognitiven Anstrengung zu einer massiven Verschlechterung des Zustands. Ein großer Teil der Betroffenen ist dann nicht arbeitsfähig. Viele sind ans Haus und teilweise sogar an das Bett gebunden. Messbare Parameter zum Nachweis gibt es leider noch nicht. Ich hoffe, dass COVID-19 hier zur Forschung beitragen wird.
Betroffene neigen zu Schwindelgefühl
Was haben Sie noch bei Ihren Patienten festgestellt?
Bei meinen Patienten mit ME/CFS finde ich sehr oft Fehlfunktionen des autonomen Nervensystems – ähnlich wie sie auch jetzt für lange COVID-19-Verläufe beschrieben wurden. Hier steht vor allem die Kreislaufregulation im Vordergrund. Denn viele Betroffene beschreiben wiederholten Schwindel und eine Neigung zum Kollaps. Längeres Stehen ist oft kaum oder gar nicht möglich. Hier ist es wichtig, einen Schellong-Test zu machen, also die Kreislauffunktionen zu testen. Wieso es zu Fehlfunktionen kommt, ist noch unklar.
Bei vielen Betroffenen findet sich aber eine sogenannte Small Fiber Neuropathie – diese Nervenfasern steuern das autonome Nervensystem. Dazu wurden bei etwa 30% der Patienten auch Autoantikörper gegen Rezeptoren beschrieben, die für die Steuerung der autonomen Funktion wichtig sind. Inwieweit das auch für lange Covid-19-Verläufe gilt, kann man momentan noch nicht sagen.
Was raten Sie Ihren Patienten?
Empfehlungen der Redaktion
Bei Beschwerden nach einem Virusinfekt, die über mehrere Wochen und Monate anhalten, ist es natürlich wichtig, nach den Ursachen zu suchen. Ich habe durch meine Beschäftigung mit ME/CFS schon einige Menschen gesehen, die mich ein bis drei Monate nach dem Virusinfekt wegen anhaltender Erschöpfung aufgesucht haben. Hier habe ich dann sehr oft autonome Funktionsstörungen, beispielsweise Probleme mit der Kreislaufregulation, gefunden. Auf diese Dinge muss unbedingt geachtet werden.
Was kann der Patient selber tun?
Wenn man bemerkt, dass sich der Zustand nach einer Aktivität verschlechtert, ist das Pacing notwendig: Die eigenen Grenzen sollten dann abgeschätzt und eine deren Überschreitung verhindert werden. Dies wurde jahrelang ignoriert, was bei vielen Betroffenen zu einer anhaltenden Verschlechterung geführt ist. Ich bin froh, dass sich dies bei COVID-19 nun etwas zu ändern scheint.
Verwendete Quellen:
- Homepage des Robert-Koch-Institutes
- Die Apotheken Umschau : Post-Covid-Syndrom: Erschöpfung und Schmerzen als Spätfolge